

Was ist Neurodermitis?
Eine chronische Hauterkrankung, die mit starkem Juckreiz einhergeht und sich vorwiegend durch trockene und meist rötlich-entzündliche Stellen an der Kopfhaut, im Gesicht, an den Händen, den Armbeugen und Ellenbogen zeigt, bezeichnet man als Neurodermitis. Dieser noch immer sehr gebräuchliche Begriff ist in seiner Übersetzung eigentlich nicht korrekt und inzwischen veraltet. Er stammt aus dem 19. Jahrhundert und wurde seinerzeit aus dem griechischen Sprachgebrauch abgeleitet, wo „Neuron“ übersetzt Nerv und „Derma“ Haut bedeutet. Die Endung „-itis“ steht für einen Entzündungsprozess.
Bei der Definition der Hauterkrankung gingen Mediziner in früherer Zeit davon aus, dass die Symptome durch Nervenentzündungen direkt unter der Haut entstehen. Inzwischen haben medizinische Forschungen und Untersuchungen ergeben, dass diese Annahme nicht zutreffend ist.
Neurodermitis wird in der Medizin heute korrekterweise unter Begriffen wie „atopisches Ekzem“ oder auch „atopische Dermatitis“ geführt. Die Eingrenzung „atopisch“ bedeutet im medizinischen Kontext, dass die Krankheit durch eine genetisch bedingte Veranlagung ausgelöst wird. Im Falle der Neurodermitis sorgt diese genetische Vorbelastung für eine Überreaktion der Immunabwehr auf bestimmte Trigger, also Auslöser, von außen.
Krankheitsbild und Formen von Neurodermitis
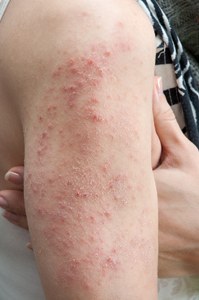 Neurodermitis zeigt sich, wie viele andere Hauterkrankungen, häufig an Körperstellen, die nicht von Kleidung bedeckt werden. So sind häufig der Kopf, also Kopfhaut und Gesicht, aber auch die Hände, Armbeugen und Kniekehlen betroffen. Entsprechend leiden viele Betroffene nicht nur unter den Symptomen der Erkrankung selbst, wie dem für Neurodermitis typischen Juckreiz. Das schuppig trockene, meist rote Hautbild schmälert bei einigen Betroffenen das Selbstwertgefühl und kann in schweren Fällen auch die Lebensqualität einschränken. Da die Hautbarriere bei Neurodermitis gestört ist, können außerdem Viren oder Bakterien wie z. B. Staphylococcus aureus leichter in die Haut eindringen und zu Infektionen führen.
Neurodermitis zeigt sich, wie viele andere Hauterkrankungen, häufig an Körperstellen, die nicht von Kleidung bedeckt werden. So sind häufig der Kopf, also Kopfhaut und Gesicht, aber auch die Hände, Armbeugen und Kniekehlen betroffen. Entsprechend leiden viele Betroffene nicht nur unter den Symptomen der Erkrankung selbst, wie dem für Neurodermitis typischen Juckreiz. Das schuppig trockene, meist rote Hautbild schmälert bei einigen Betroffenen das Selbstwertgefühl und kann in schweren Fällen auch die Lebensqualität einschränken. Da die Hautbarriere bei Neurodermitis gestört ist, können außerdem Viren oder Bakterien wie z. B. Staphylococcus aureus leichter in die Haut eindringen und zu Infektionen führen.
Mediziner unterscheiden zwei Formen von Neurodermitis. Die intrinsische Neurodermitis verläuft meist in leichter Ausprägung, die sich in der Regel gut behandeln lässt. Bei der intrinsischen Neurodermitis sind die Blutwerte unauffällig und die Symptome treten ohne allergische Reaktionen des Körpers auf. Die Tendenz, eine weitere atopische Erkrankung zu entwickeln, ist gering. Die intrinsische Form der Neurodermitis, die bei etwa einem Drittel der Patienten diagnostiziert wird, ist in vielen Fällen die Vorstufe zur extrinischen Neurodermitis.
Der extrinsische Typ der Neurodermitis zeigt sich durch erhöhte Blutwerte für IgE-Antikörper. Diese zweite Form der Neurodermitis wird entsprechend durch Allergene ausgelöst und ist in ihrer Ausprägung meist weitreichender und belastender. Häufig leiden Betroffene der extrinsischen Neurodermitis zusätzlich unter weiteren atopischen Erkrankungen wie Heuschnupfen oder Asthma. Bei 60 bis 70 Prozent der Betroffenen wird eine extrinsische Form von Neurodermitis diagnostiziert.
Häufigkeit von Neurodermitis
In den Industrieländern bewegt sich die Anzahl der Erkrankten im Erwachsenenalter zwischen einem und etwa drei Prozent. Bei Kindern liegt der statistische Wert in der westlichen Welt bei bis zu 20 Prozent. In Deutschland hat die Zahl der diagnostizierten Neuerkrankungen in den letzten Jahren sukzessive zugenommen. Etwa 13 Prozent der Betroffenen entwickelt eine atopische Dermatitis noch vor der Einschulung, mehr als die Hälfte innerhalb des ersten Lebensjahres.
Tritt Neurodermitis in sehr frühen Jahren auf, ist die Wahrscheinlichkeit hoch, dass sich die Symptome der Erkrankung bis zur Vollendung der Pubertät nach und nach verringern und teilweise sogar ganz verschwinden. Bleibt die Erkrankung bis zum Erwachsenenalter bestehen, haben die Betroffenen meist ihr Leben lang mit den Beschwerden zu kämpfen. Neurodermitis zeigt sich allerdings nur sehr selten durchgehend, die Krankheit tritt viel mehr in Schüben auf, die durch verschiedene Faktoren individuell begünstigt werden. Zur Basispflege bei Neurodermitis gehört die tägliche Hautpflege mit geeigneten Cremes und Salben.
Sabrina Mandel
